La chirurgia dei trapianti… senza confini

di Ernesto Bodini
(giornalista scientifico)
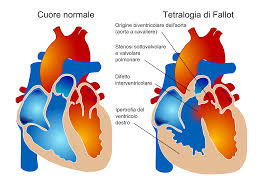
 Se la storia della Cardiochirurgia ha fatto dei progressi lo si deve certamente ai suoi pionieri, e con essi (per dovere di informazione) chi si è prodigato a far conoscere il loro operato, le loro caratteristiche e soprattutto la loro umanità. Tra questi “Maestri” di una delle discipline più impegnative, a partire dallo storico evento (1967) di Christian Barnard, è da ricordare il prof. Lucio Parenzan (nella foto), scomparso a 90 anni nel gennaio del 2014. Il mio primo ed unico incontro con il cattedratico, nativo di Comeno (l’attuale Slovenia), bergamasco di adozione, avvenne a Novara il 31 ottobre e 1 novembre del 1997, in occasione del congresso per il “XXX anniversario primo trapianto di cuore – Incontro con i protagonisti”, organizzato dalla sezione piemontese dell’A.I.D.O. (presidente provinciale Novara – VCO e consigliere nazionale Pietro Pesare, deus ex machina dell’evento) per il quale fui l’addetto stampa sia del congresso che della associazione Aidina. Il prof. Parenzan era un uomo di elevato valore accademico. Laureatosi nel 1948, diresse la Divisione di Cardiochirurgia pediatrica e di Cardiochirurgia di Bergamo dal 1964 al 1994; una lunga carriera preceduta da lunghi periodi di studio a Stoccolma e Pittsburg, e in seguito fu docente di Chirurgia pediatrica all’Università di Milano. Ma la tappa “più storica” è del 1985, e precisamente la notte tra il 22 e il 23 novembre agli Ospedali Riuniti di Bergamo, quando con la sua équipe eseguì il primo trapianto di cuore (il terzo in Italia dopo quelli di Padova e Pavia); ma fu anche il primo ad eseguire interventi a cuore aperto su neonati, e il primo ad intervenire su pazienti (sotto i tre chili di peso) affetti da Tetralogia di Fallot (figura in basso), i cosiddetti “bambini blu”.
Se la storia della Cardiochirurgia ha fatto dei progressi lo si deve certamente ai suoi pionieri, e con essi (per dovere di informazione) chi si è prodigato a far conoscere il loro operato, le loro caratteristiche e soprattutto la loro umanità. Tra questi “Maestri” di una delle discipline più impegnative, a partire dallo storico evento (1967) di Christian Barnard, è da ricordare il prof. Lucio Parenzan (nella foto), scomparso a 90 anni nel gennaio del 2014. Il mio primo ed unico incontro con il cattedratico, nativo di Comeno (l’attuale Slovenia), bergamasco di adozione, avvenne a Novara il 31 ottobre e 1 novembre del 1997, in occasione del congresso per il “XXX anniversario primo trapianto di cuore – Incontro con i protagonisti”, organizzato dalla sezione piemontese dell’A.I.D.O. (presidente provinciale Novara – VCO e consigliere nazionale Pietro Pesare, deus ex machina dell’evento) per il quale fui l’addetto stampa sia del congresso che della associazione Aidina. Il prof. Parenzan era un uomo di elevato valore accademico. Laureatosi nel 1948, diresse la Divisione di Cardiochirurgia pediatrica e di Cardiochirurgia di Bergamo dal 1964 al 1994; una lunga carriera preceduta da lunghi periodi di studio a Stoccolma e Pittsburg, e in seguito fu docente di Chirurgia pediatrica all’Università di Milano. Ma la tappa “più storica” è del 1985, e precisamente la notte tra il 22 e il 23 novembre agli Ospedali Riuniti di Bergamo, quando con la sua équipe eseguì il primo trapianto di cuore (il terzo in Italia dopo quelli di Padova e Pavia); ma fu anche il primo ad eseguire interventi a cuore aperto su neonati, e il primo ad intervenire su pazienti (sotto i tre chili di peso) affetti da Tetralogia di Fallot (figura in basso), i cosiddetti “bambini blu”.
 Inoltre, sotto la sua guida il Centro di Bergamo divenne il più grande Centro di Cardiochirurgia di importanza internazionale; nel 1989 fondò l’International Hearth School, Fondazione di Bergamo per la formazione medica continua (onlus), dalle cui fila uscirono venticinque primari in Italia e all’estero. L’anno prima ricevette la medaglia d’oro per la Sanità pubblica dal Ministero della Sanità italiano. Ma la sua esperienza e la sua “vocazione” per il sociale e quindi fine conoscitore delle tematiche della medicina umanistica, lo hanno visto quale direttore del Progetto internazionale di prevenzione e cura delle malattie cardiache nei paesi africani nell’ambito del Centro Internazionale di Cultura Scientifica di Losanna, e a capo di una équipe chirurgica al Mater Misericordiae Hospital di Nairobi in Kenya; oltre ad essere stato direttore scientifico di Humanitas Gavazzeni. Tralasciando i trascorsi per così dire, più giovanili, che da fonti bibliografiche non sono stati tra i più semplici considerando soprattutto l’epoca del conflitto mondiale, del prof. Parenzan rammento la maestria nel moderare quel congresso novarese, del quale mi incaricò di fornirgli in seguito la relativa rassegna stampa, cosa che feci con non poca fatica nel giro di qualche mese.
Inoltre, sotto la sua guida il Centro di Bergamo divenne il più grande Centro di Cardiochirurgia di importanza internazionale; nel 1989 fondò l’International Hearth School, Fondazione di Bergamo per la formazione medica continua (onlus), dalle cui fila uscirono venticinque primari in Italia e all’estero. L’anno prima ricevette la medaglia d’oro per la Sanità pubblica dal Ministero della Sanità italiano. Ma la sua esperienza e la sua “vocazione” per il sociale e quindi fine conoscitore delle tematiche della medicina umanistica, lo hanno visto quale direttore del Progetto internazionale di prevenzione e cura delle malattie cardiache nei paesi africani nell’ambito del Centro Internazionale di Cultura Scientifica di Losanna, e a capo di una équipe chirurgica al Mater Misericordiae Hospital di Nairobi in Kenya; oltre ad essere stato direttore scientifico di Humanitas Gavazzeni. Tralasciando i trascorsi per così dire, più giovanili, che da fonti bibliografiche non sono stati tra i più semplici considerando soprattutto l’epoca del conflitto mondiale, del prof. Parenzan rammento la maestria nel moderare quel congresso novarese, del quale mi incaricò di fornirgli in seguito la relativa rassegna stampa, cosa che feci con non poca fatica nel giro di qualche mese.
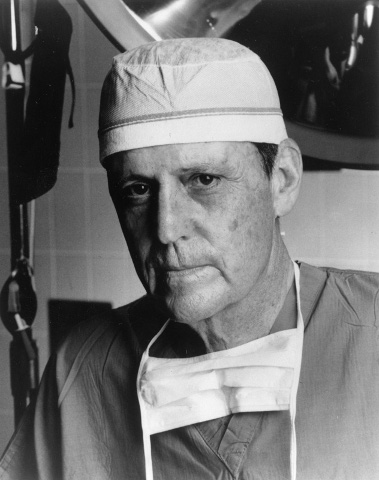 Ho voluto ricordare questo luminare della scienza medica e chirurgica non solo perché scomparso, ma anche per dovere di biografo, e sempre come tale anche la figura del prof. Thomas Starzl (nella foto), pioniere dei trapianti di fegato in essere umano, scomparso il 4 marzo scorso a Pittsburgh (Pensylvania) all’età di 91 anni. Lo conobbi il 27 maggio 1997 a Milano in occasione del conferimento del Premio internazionale “Chirone” che gli fu assegnato dall’Accademia Nazionale di Medicina, al termine del quale lo avvicinai per una breve intervista per il periodico La Voce dell’A.i.d.o. Piemontese, che qui ho il piacere di riproporre.
Ho voluto ricordare questo luminare della scienza medica e chirurgica non solo perché scomparso, ma anche per dovere di biografo, e sempre come tale anche la figura del prof. Thomas Starzl (nella foto), pioniere dei trapianti di fegato in essere umano, scomparso il 4 marzo scorso a Pittsburgh (Pensylvania) all’età di 91 anni. Lo conobbi il 27 maggio 1997 a Milano in occasione del conferimento del Premio internazionale “Chirone” che gli fu assegnato dall’Accademia Nazionale di Medicina, al termine del quale lo avvicinai per una breve intervista per il periodico La Voce dell’A.i.d.o. Piemontese, che qui ho il piacere di riproporre.
Prof. Starzl, è sempre un problema etico la scelta dei candidati al trapianto?
“Più che una scelta etica deve essere etico-clinica: di tutti i malati si tratta il più grave e questo, non è quello che avviene in tutti i Centri… In alcuni di questi la scelta è “condizionata”, tanto che si sottopone a trapianto di fegato pazienti che non ne hanno bisogno, o quasi! C’é quindi un unico modo per fare la scelta giusta: il malato più grave deve avere la priorità assoluta nel ricevere l’organo a disposizione; in caso contrario, o si trovano più soldi, oppure si economizza al massimo in modo da ridurre il numero dei trapianti o, peggio ancora, non si fanno trapianti…”
Ma a chi competono i problemi di carattere etico?
“Da un certo punto di vista il medico non potrebbe avere la facoltà di prendere decisioni etiche perché entra in un conflitto di interessi e quindi perché direttamente coinvolto, anche se, tuttavia, è l’unico che conosce fino in fondo le problematiche di cui si tratta. A mio avviso, invece, i Comitati etici di qualsiasi genere non ne sono coinvolti e spesso, sono loro a conoscere i veri problemi del malato”
Il problema del rigetto presenta ancora qualche difficoltà nel trapianto di organo umano?
“Oggi, con i farmaci a nostra disposizione, come la ciclosporina, il rigetto rappresenta un evento controllabile; anzi, ritengo che non sia il rigetto la causa dei trapianti non riusciti”
Quali sono le risposte cliniche nel trapianto in età pediatrica rispetto all’adulto?
“Sono forse migliori nei bambini, rispetto agli adulti”
Quanto passerà prima che lo xenotrapianto entri nella pratica chirurgica?
“Non è possibile poterlo stabilire, soprattutto perché, nonostante i progressi sinora raggiunti, il problema del rigetto è ancora da risolvere. La scienza può giungere improvvisamente a nuove scoperte e cambiare tutto”
In due parole, qual è il futuro dello xenotrapianto?
“È qualcosa dietro l’angolo, ma che rischia di star sempre dietro l’angolo!”